Estudo propõe mudança de paradigma no diagnóstico do infarto agudo do miocárdio
Tradicionalmente utilizada para guiar as decisões de tratamento, em especial quanto à necessidade de reperfusão imediata, a classificação binária de infarto1 agudo2 do miocárdio3 com ou sem supradesnivelamento do segmento ST (IAMCSST ou IAMSSST, respectivamente) vem se mostrando limitada diante de algumas complexidades enfrentadas nas síndromes coronarianas agudas.
Em um estudo recente, publicado no periódico JACC: Advances, os autores questionam o paradigma atual de classificação do infarto1 agudo2 do miocárdio3 (IAM) em IAMCSST e IAMSSST e propõem um novo modelo para diagnóstico4 e manejo mais preciso do IAM.
Destaques
- O paradigma do IAMCSST transformou a cardiologia de emergência5, mas há um reconhecimento crescente de suas limitações.
- Os critérios do IAMCSST são um marcador substituto inadequado para oclusão coronariana aguda, levando à reperfusão tardia.
- Avanços baseados em evidências podem identificar infarto1 com oclusão coronariana aguda (OCA) que não atendem aos critérios do IAMCSST e falsos positivos para IAMCSST.
- O paradigma de OCA utiliza interpretação eletrocardiográfica avançada auxiliada por inteligência artificial, ecocardiografia e exames de imagem avançados.
Leia sobre "Infarto do miocárdio6", "Hemodinâmica7 - o que ela estuda" e "Cateterismo8 cardíaco".
O artigo destaca que, há uma geração, a terapia trombolítica levou a uma mudança de paradigma no IAM, da distinção entre infarto1 com onda Q e sem onda Q para o IAMCSST versus IAMSSST.
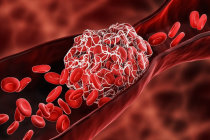
O uso do supradesnivelamento do segmento ST no eletrocardiograma9 (ECG) como marcador substituto para oclusão coronariana aguda (OCA) permitiu o diagnóstico4 e tratamento rápidos. No entanto, a vasta pesquisa catalisada pelo paradigma do IAMCSST revelou anomalias crescentes: 25% dos casos de “IAMSSST” apresentam OCA com reperfusão tardia e maior mortalidade10.
Um artigo de 2021 publicado na revista Circulation explicou: “Embora o esquema de classificação dicotômica IAMCSST / IAMSSST tenha servido bem à comunidade cardiológica nas últimas décadas, é provável que o evento fisiopatológico constituinte que determina o prognóstico11 e a história natural seja a própria oclusão aguda do vaso, e não o supradesnivelamento do segmento ST.”
Como alerta, o novo consenso de especialistas do American College of Cardiology sobre dor torácica aguda: “A aplicação dos critérios de eletrocardiograma9 (ECG) do IAMCSST em um ECG padrão de 12 derivações isoladamente deixará de identificar uma minoria significativa de pacientes com oclusão coronariana aguda.”
Apesar de quase 30 anos do paradigma do IAMCSST, o Dr. José Alencar, cardiologista12 do setor de eletrocardiografia do Hospital Dante Pazzanese, em São Paulo, e um dos autores do novo estudo, descobriu que apenas 3 estudos verificaram a precisão diagnóstica dos critérios atuais do IAMCSST para o achado subjacente de oclusão coronariana aguda, e a sensibilidade agrupada foi de apenas 43,6%.
Por outro lado, a maioria dos centros cardíacos apresenta taxas significativamente altas de falsos positivos para IAMCSST, incluindo ativações necessárias do laboratório de cateterismo8 para esclarecimento diagnóstico4, mas também ativações evitáveis do laboratório de cateterismo8 que causam danos ao paciente e desperdício de recursos.
O estudo dessas limitações deu origem ao paradigma do infarto1 com oclusão coronariana aguda (OCA), baseado na presença ou ausência de OCA no paciente, em vez do supradesnivelamento do segmento ST no ECG. A mudança de paradigma para OCA aproveita a interpretação avançada do ECG auxiliada por inteligência artificial, ecocardiografia complementar à beira do leito e exames de imagem avançados, além de sinais13 clínicos de isquemia14 refratária, e oferece a próxima oportunidade para transformar a cardiologia de emergência5 e melhorar o atendimento ao paciente.
Em entrevista ao Medscape, o Dr. José Alencar explicou que o problema central é que o supradesnivelamento do ST tem sensibilidade <50% para detectar oclusão coronariana aguda (OCA), logo, muitos pacientes com trombo15 oclusivo não exibem supra e ficam fora das metas de tempo porta-agulha/porta-balão. A nova proposta não muda a terapêutica16 de urgência17, mas muda o enquadramento diagnóstico4: falar em infarto1 com OCA versus infarto1 sem OCA (NOCA).
Segundo ele, esse enquadramento amplia o raciocínio clínico, porque:
- incentiva a procurar outros sinais13 eletrocardiográficos de OCA (p. ex., padrão de De Winter, padrão de Aslanger, distorção terminal do QRS, entre outros), que elevam a precisão quando incorporados;
- reforça que nem sempre haverá sinal18 no ECG, e, ainda assim, pode haver OCA exigindo reperfusão rápida;
- coloca o mecanismo fisiopatológico (oclusão) no centro da decisão, não apenas o marcador substituto (o “supra”).
O objetivo principal é reduzir atrasos de reperfusão nos “falsos-negativos”, para não deixá-los sem tratamento.
Veja também sobre "Doenças cardiovasculares19" e "Os 6 Ps da isquemia14 aguda: como identificar e tratar a oclusão arterial periférica".
Fontes:
JACC: Advances, Vol. 3, Nº 11, em novembro de 2024.
Medscape, notícia publicada em 22 de janeiro de 2025.