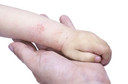
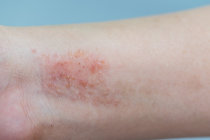
Dermatite atópica foi associada ao aumento do risco de doença inflamatória intestinal em adultos e crianças
Tanto crianças como adultos com dermatite1 atópica apresentam um risco aumentado de doença inflamatória intestinal (DII), de acordo com um estudo de coorte2 de base populacional publicado no JAMA Dermatology.
Em modelos totalmente ajustados, crianças com dermatite1 atópica tiveram um risco 44% aumentado de DII, enquanto os adultos tiveram um risco 34% aumentado em comparação com controles sem dermatite1 atópica, relataram Joel M. Gelfand, MD, da University of Pennsylvania Perelman School of Medicine, na Filadélfia, Estados Unidos, e colegas.
Dividindo por subtipo, as crianças tiveram um risco aumentado de doença de Crohn3, mas apenas aquelas com dermatite1 atópica grave tiveram um risco aumentado de colite4 ulcerativa, enquanto os adultos apresentavam riscos aumentados para doença de Crohn3 e colite4 ulcerativa.
“A associação entre DA (dermatite1 atópica) e DII pode ser explicada por fatores genéticos e ambientais compartilhados, ativação de células5 imunológicas e alterações na microbiota6 da pele7 e do intestino”, escreveram Gelfand e equipe.
“Os estudos que examinam a associação entre DA e DII são importantes porque esclarecem mecanismos fisiopatológicos comuns e porque, com o advento de abordagens terapêuticas direcionadas, podem influenciar a seleção do tratamento”, acrescentaram.
Além da idade e do subtipo de DII, a gravidade da dermatite1 atópica desempenhou um papel no aumento do risco de DII.
Saiba mais sobre "Dermatite1 atópica ou Eczema8 atópico" e "Doença inflamatória intestinal".
Por exemplo, em crianças, as taxas de incidência9 de DII e doença de Crohn3 foram maiores nos diferentes grupos de gravidade da dermatite1 atópica (intervalo 0,18-0,95 para DII e 0,10-0,91 para doença de Crohn3) em comparação com os controles (intervalo 0,15-0,16 para DII e 0,07-0,08 para doença de Crohn3). As taxas de incidência9 de colite4 ulcerativa foram semelhantes entre controles (intervalo 0,07-0,08) e pacientes que apresentavam dermatite1 atópica leve (intervalo 0,06-0,09), mas foram maiores em pacientes com dermatite1 atópica moderada (intervalo 0,13-0,23) e grave (intervalo 0,16-0,41).
Em adultos, as taxas de incidência9 de DII foram maiores em pacientes com dermatite1 atópica em comparação com controles (intervalo 0,39 a 0,41), com taxas mais altas entre aqueles com maior gravidade (leve: intervalo 0,47 a 0,53; moderada: intervalo 0,58 a 0,66; e grave: intervalo 0,94-1,25). Para a doença de Crohn3 e a colite4 ulcerativa, foram observadas taxas de incidência9 mais elevadas nos diferentes grupos com dermatite1 atópica em comparação com os controles.
A dermatite1 atópica grave foi associada aos maiores riscos aumentados de DII (HR 2,27, IC 95% 1,96-2,64), doença de Crohn3 (HR 3,50, IC 95% 2,91-4,20) e colite4 ulcerativa (HR 2,40, IC 95%, 2,00-2,88) em adultos.
“A descoberta de que este risco aumenta com a piora da gravidade da DA sugere uma possível associação causal”, concluíram Gelfand e colegas.
No artigo, os pesquisadores relatam que os dados sobre a associação entre dermatite1 atópica (DA) e doença inflamatória intestinal (DII) são inconsistentes. Poucos estudos examinaram a associação da DA ou da gravidade da DA com o risco de colite4 ulcerativa (CU) e doença de Crohn3 (DC) separadamente.
O objetivo deste estudo, portanto, foi examinar o risco de DII, CU e DC de início recente em crianças e adultos com DA.
Este estudo de coorte2 de base populacional avaliou pacientes com DA combinados com até cinco controles quanto à idade, prática e data de índice. A exposição ao tratamento foi utilizada como representativa da gravidade da DA. Os dados foram recuperados da The Health Improvement Network, um banco de dados de registros médicos eletrônicos do Reino Unido, de 1º de janeiro de 1994 a 28 de fevereiro de 2015. A análise dos dados foi realizada de 8 de janeiro de 2020 a 30 de junho de 2023.
Os resultados de interesse foram DII, CU e DC incidentes10. A regressão logística foi utilizada para examinar o risco para cada desfecho em crianças e adultos com DA em comparação com controles.
Um total de 1.809.029 controles pediátricos foram pareados com 409.431 crianças com DA (93,2% leve, 5,5% moderada e 1,3% grave). A coorte11 pediátrica variou em idade mediana de 4 a 5 anos (intervalo geral, 1-10 anos), era predominantemente masculina (936.750 [51,8%] controles, 196.996 [51,6%] com DA leve, 11.379 [50,7%] com DA moderada e 2.985 [56,1%] com DA grave) e com status socioeconômico semelhante.
Um total de 2.678.888 controles adultos foram pareados com 625.083 adultos com DA (65,7% leve, 31,4% moderada e 2,9% grave). A coorte11 de adultos variou em idade mediana de 45 a 50 anos (intervalo geral, 30-68 anos) e era predominantemente feminina (1.445.589 [54,0%] controles, 256.071 [62,3%] com DA leve, 109.404 [55,8%] com DA moderada e 10.736 [59,3%] com DA grave).
Em modelos totalmente ajustados, as crianças com DA tiveram um risco aumentado em 44% de DII (taxa de risco [HR], 1,44; IC 95%, 1,31-1,58) e um risco aumentado em 74% de DC (HR, 1,74; IC 95%, 1,54-1,97), que aumentaram com o agravamento da DA; no entanto, elas não apresentaram risco aumentado de colite4 ulcerativa (HR, 1,09; IC 95%, 0,94-1,27), exceto aquelas com DA grave (HR, 1,65; IC 95%, 1,02-2,67).
Adultos com DA tiveram um risco aumentado em 34% (HR, 1,34; IC 95%, 1,27-1,40) de DII, um risco aumentado em 36% (HR, 1,36; IC 95%, 1,26-1,47) de DC e um risco aumentado em 32% (HR, 1,32; IC 95%, 1,24-1,41) de CU, com os riscos aumentando com o agravamento da DA.
Neste estudo de coorte2, crianças e adultos com DA tiveram um risco aumentado de DII, com risco variando de acordo com a idade, gravidade da DA e subtipo de DII. Estas descobertas fornecem novos insights sobre a associação entre DA e DII.
Os médicos devem estar cientes destes riscos, particularmente ao selecionar tratamentos sistêmicos12 para a DA em pacientes que possam apresentar sintomas13 gastrointestinais coincidentes.
Leia sobre "Doença de Crohn3" e "Colite4 ulcerativa".
Fontes:
JAMA Dermatology, publicação em 30 de agosto de 2023.
MedPage Today, notícia publicada em 30 de agosto de 2023.