Terapia com células-tronco repara danos à córnea que eram considerados irreversíveis
Resumo
• Cirurgiões restauraram superfícies da córnea1 em olhos2 lesionados de 14 pacientes em um pequeno ensaio clínico.
• Células-tronco3 do olho4 saudável de cada paciente foram cultivadas em laboratório para gerar tecido5 saudável que pudesse ser enxertado cirurgicamente no olho4 lesionado do paciente.
• O procedimento ainda é experimental e não é oferecido atualmente em nenhum hospital dos EUA.
Um procedimento que retira células-tronco3 do olho4 saudável de um paciente e as transplanta para o olho4 lesionado restaurou com segurança as superfícies da córnea1 em 14 pessoas que foram acompanhadas por 18 meses em um pequeno ensaio clínico. Os resultados do estudo, liderado por pesquisadores e cirurgiões da Harvard Medical School e do Massachusetts Eye and Ear, foram publicados na Nature Communications.
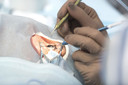
O tratamento com células-tronco3 para lesões6 de córnea1 que causam cegueira, chamado transplante de células7 epiteliais límbicas autólogas cultivadas (CALEC), foi desenvolvido no Massachusetts Eye and Ear. Ele consiste na remoção de células-tronco3 do olho4 saudável de um paciente lesionado por meio de uma biópsia8, sua expansão em um enxerto9 de tecido5 celular em um novo processo de fabricação que leva de duas a três semanas e, então, o transplante cirúrgico do enxerto9 no olho4 lesionado do paciente.
O procedimento ainda é experimental e atualmente não é oferecido no Mass Eye and Ear ou em qualquer hospital dos EUA. Estudos adicionais serão necessários antes que o tratamento seja submetido à aprovação federal.
“Nosso primeiro estudo demonstrou que o CALEC era seguro e o tratamento era possível”, disse a pesquisadora principal Ula Jurkunas, diretora associada do Serviço de Córnea1 e professora de oftalmologia da HMS no Mass Eye and Ear. “Agora, temos novos dados que comprovam que o CALEC é mais de 90% eficaz na restauração da superfície da córnea1, o que faz uma diferença significativa em indivíduos com danos na córnea1 considerados intratáveis.”
Leia sobre "Células-tronco3 - conceito, tipos e usos" e "Transplante de córnea1".
A córnea1 é a camada transparente mais externa do olho4. Sua borda externa, o limbo, contém um grande volume de células-tronco3 saudáveis, chamadas células7 epiteliais límbicas, que mantêm a superfície lisa do olho4.
Pessoas que sofrem uma lesão10 na córnea1, como queimadura química, infecção11 ou outro trauma, frequentemente apresentam dor persistente e dificuldades visuais. Essas lesões6 também podem esgotar as células7 epiteliais límbicas, que nunca conseguem se regenerar. Sem células-tronco3 límbicas, a superfície do olho4 não se cura e a superfície permanentemente danificada não pode ser submetida a um transplante de córnea1, o padrão atual de tratamento para reabilitação da visão12.
Essa necessidade levou Jurkunas e Reza Dana, professor de Oftalmologia da HMS e diretor do Serviço de Córnea1 do Mass Eye and Ear, a explorar uma nova abordagem para regenerar células7 epiteliais límbicas. Após quase duas décadas de trabalho, na sequência de estudos pré-clínicos e colaborações com pesquisadores do Dana-Farber Cancer13 Institute e do Boston Children's Hospital, os pesquisadores conseguiram fabricar enxertos de CALEC de forma consistente, que atendiam aos rigorosos critérios de qualidade necessários para transplantes em humanos. O primeiro paciente foi tratado em 2018 no Mass Eye and Ear.
Os pesquisadores alertam que essa abordagem é adequada apenas para pacientes14 com lesão10 em apenas um olho4.
“Nossa esperança futura é estabelecer um processo de fabricação alogênico partindo de células-tronco3 límbicas de um olho4 de doador cadáver normal”, disse Jerome Ritz, do Centro de Manipulação Celular das Famílias Connell e O’Reilly do Dana-Farber, onde os enxertos de células-tronco3 são fabricados. “Esperamos que isso expanda o uso dessa abordagem e possibilite o tratamento de pacientes com lesões6 em ambos os olhos2.”
Os pesquisadores demonstraram que o procedimento restaurou completamente a córnea1 em 50% dos participantes na consulta de três meses, e que a taxa de sucesso completo aumentou para 79% e 77% nas consultas de 12 e 18 meses, respectivamente. Com dois participantes atendendo à definição de sucesso parcial em 12 e 18 meses, o sucesso geral foi de 93% e 92% em 12 e 18 meses. Três participantes receberam um segundo transplante, um dos quais alcançou sucesso completo na consulta final. Uma análise adicional do impacto do procedimento na visão12 mostrou níveis variados de melhora da acuidade visual15 em todos os 14 pacientes.
O CALEC apresentou um alto perfil de segurança, sem eventos graves nos olhos2 doadores ou receptores. Um evento adverso, uma infecção11 bacteriana, ocorreu em um participante oito meses após o transplante, devido ao uso crônico16 de lentes de contato. Outros eventos adversos foram leves e resolvidos rapidamente após os procedimentos.
O ensaio clínico é o primeiro estudo em humanos de uma terapia com células-tronco3 financiado pelo Instituto Nacional de Olhos2, parte dos Institutos Nacionais de Saúde17 dos Estados Unidos, e foi a primeira terapia com células-tronco3 no olho4 nos EUA.
“Embora estejamos orgulhosos de termos conseguido trazer um novo tratamento da bancada de laboratório para os ensaios clínicos18, nosso objetivo principal foi e sempre será que pacientes em todo o país tenham acesso a esse tratamento eficaz”, disse Jurkunas.
Os pesquisadores disseram que os resultados do estudo justificam ensaios adicionais que podem ajudar a levar à aprovação pela FDA. Estudos futuros do CALEC devem incluir um número maior de pacientes em vários centros, com acompanhamentos mais longos e um delineamento de controle randomizado19, disseram os pesquisadores.
Veja também sobre "Trauma no olho4" e "Úlcera20 de córnea1".
Confira a seguir o resumo do artigo publicado.
Transplante de células7 epiteliais límbicas autólogas cultivadas (CALEC) para deficiência de células-tronco3 límbicas
Foi desenvolvido um processo de fabricação em duas etapas utilizando células7 epiteliais límbicas autólogas cultivadas (CALEC), o primeiro protocolo livre de xenobióticos, soro21 e antibióticos desenvolvido nos Estados Unidos, para tratar a cegueira causada por deficiência de células-tronco3 límbicas (DCTL) unilateral, e conduziu-se então um ensaio clínico de fase I/II, unicêntrico e de braço único.
Os desfechos primários foram viabilidade (atendimento aos critérios de liberação) e segurança (infecção11 ocular, perfuração da córnea1 ou descolamento do enxerto9). A elegibilidade dos participantes incluiu participantes com DCTL do sexo masculino ou feminino com idade entre 18 e <90 anos e capacidade de fornecer consentimento informado por escrito. O financiamento foi fornecido pelo Instituto Nacional de Olhos2 dos Institutos Nacionais de Saúde17.
Os enxertos de CALEC atenderam aos critérios de liberação em 14 (93%) dos 15 participantes ao final do ensaio. Após a fabricação do primeiro estágio, os níveis intracelulares de trifosfato de adenosina correlacionaram-se com a eficiência de formação de colônias (r = 0,65, IC de 95% [0,04, 0,89]). Uma infecção11 bacteriana ocorreu sem relação com o tratamento, sem outros eventos primários de segurança.
O desfecho secundário foi investigar a eficácia com base na melhora da integridade da superfície epitelial da córnea1 (sucesso completo) ou na melhora da vascularização da córnea1 e/ou da sintomatologia dos participantes, medidas pelas pontuações OSDI e SANDE (sucesso parcial). 86%, 93% e 92% dos enxertos resultaram em sucesso completo ou parcial em 3, 12 e 18 meses, respectivamente.
Esses resultados fornecem forte suporte de que o transplante de CALEC é seguro e viável, sendo necessários mais estudos para avaliar a eficácia terapêutica22.
Fontes:
Nature Communications, publicação em 04 de março de 2025.
Harvard Medical School, notícia publicada em 10 de março de 2025.