Estuda observa maior risco de acidente vascular cerebral em mulheres que realizaram histerectomia e/ou remoção de ovários
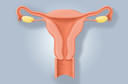
Histerectomia1 e/ou ooforectomia2 bilateral foram associadas a um risco aumentado de acidente vascular cerebral3 (AVC), de acordo com uma metanálise publicada no jornal científico Menopause.
Usando dados da Pesquisa Nacional de Exame de Saúde4 e Nutrição5 (NHANES) dos Estados Unidos e 15 outros estudos, a histerectomia1 demonstrou estar associada a um risco maior de AVC em comparação com a ausência de histerectomia1 (HR 1,09, IC 95% 1,04-1,15, P = 0,001), relataram Nan Wu, MD, do Hospital Geral de Chongqing e da Universidade de Chongqing, na China, e colegas.
Este também foi o caso da ooforectomia2 bilateral em comparação com a ausência de ooforectomia2 bilateral, independentemente do estado de histerectomia1 (HR 1,13, IC 95% 1,09-1,17, P <0,001).
Com a ausência de histerectomia1 como referência, as análises de subgrupos por indicação cirúrgica mostraram uma associação significativa entre a histerectomia1 e um maior risco de AVC para indicações benignas (HR 1,10, IC 95% 1,04-1,17, P = 0,001), mas não para indicações benignas/malignas (HR 1,05, IC 95% 0,92-1,20, P = 0,454). Quando feita estratificação pelo estado de conservação ovariana, houve um risco elevado de AVC em mulheres com conservação ovariana (HR 1,05, IC 95% 1,01-1,08, P = 0,01) e naquelas com ooforectomia2 bilateral (HR 1,18, IC 95% 1,10-1,27, P < 0,001).
“A alta prevalência6 dessa intervenção exige uma avaliação abrangente de suas consequências para a saúde4 a longo prazo”, escreveram Wu e colaboradores. "O estudo atual indica que a histerectomia1 e/ou ooforectomia2 bilateral estão associadas a um risco aumentado de AVC, destacando que mulheres submetidas a essas cirurgias devem ser monitoradas de perto e necessitam de medidas preventivas de saúde4 proativas para sinais7 precoces de AVC.
Leia sobre "Doenças cardiovasculares8" e "Sinais7 de doenças cardíacas em mulheres".
Quanto aos mecanismos biológicos que podem desempenhar um papel nessa associação, os autores observaram que essas cirurgias podem levar à perda de estrogênio, o que prejudica a proteção cardiovascular e pode resultar em “alterações hemorreológicas prejudiciais”.
Pesquisas demonstraram que a histerectomia1 induz a transição para a menopausa9, enquanto a desregulação do ferro na pós-menopausa9 acelera a aterosclerose10, apontaram. “A histerectomia1, especialmente quando realizada abdominalmente, pode provocar uma resposta inflamatória sistêmica, contribuindo para a disfunção endotelial.”
Metanálises anteriores que examinaram a associação entre histerectomia1 e/ou ooforectomia2 bilateral e o risco de AVC apresentaram resultados mistos, disseram os autores.
“Estudos prospectivos futuros com um tamanho amostral maior e um período de acompanhamento mais longo são necessários para abordar as disparidades de tipo de AVC, idade na cirurgia, técnicas cirúrgicas e estado da menopausa9 na associação entre risco de AVC e histerectomia1 e/ou ooforectomia2 bilateral”, concluíram Wu e colaboradores.
No artigo publicado, os pesquisadores relatam que o objetivo do estudo foi avaliar a relação entre histerectomia1 e/ou ooforectomia2 bilateral e o risco de AVC, um tópico11 de debate contínuo em pesquisas atuais.
Utilizou-se dados da Pesquisa Nacional de Exame de Saúde4 e Nutrição5 (NHANES) de 1999 a 2018 para estimar as razões de risco (HRs) brutas e ajustadas por múltiplas variáveis e os ICs de 95%, aplicando o modelo de regressão de riscos proporcionais de Cox ponderado pela pesquisa. A modelagem incorporou pesos amostrais e variáveis de delineamento para abordar a estrutura de amostragem probabilística em múltiplos estágios da NHANES. Além disso, foi conduzida uma metanálise, incorporando os achados da NHANES com os de outros estudos de coorte12 identificados por meio de busca em bases de dados.
Esta coorte13 não ponderada da NHANES incluiu 21.240 mulheres com mediana de 8,3 anos de acompanhamento, documentando 193 mortes relacionadas a AVC. Em comparação com a ausência de histerectomia1, a histerectomia1 não foi significativamente associada à mortalidade14 por AVC (HR: 1,28, IC 95%: 0,89-1,85).
No entanto, uma metanálise com 2.065.490 participantes da NHANES e de outros 15 estudos demonstrou que a histerectomia1 estava associada a um risco 9% maior de AVC (HR: 1,09, IC 95%: 1,04-1,15) em comparação com a ausência de histerectomia1. Achado semelhante foi identificado para a ooforectomia2 bilateral (HR: 1,13, IC 95%: 1,09-1,17) em comparação com a ausência de ooforectomia2 bilateral.
Análises de subgrupos estratificadas por indicação cirúrgica, estado de conservação ovariana e população de referência demonstraram consistentemente riscos elevados.
Em resumo, os dados da NHANES e de outros estudos indicam que mulheres submetidas à histerectomia1 e/ou à ooforectomia2 bilateral podem apresentar maior risco de AVC. Estudos prospectivos adicionais são necessários para confirmar a associação entre histerectomia1 e/ou ooforectomia2 bilateral e risco de acidente vascular cerebral3.
As limitações do estudo incluíram possível confusão residual devido a questões como uso de drogas, educação e fatores socioeconômicos.
Saiba mais sobre "Histerectomia1 ou retirada do útero15", "Riscos e benefícios da retirada dos ovários16" e "Acidente Vascular Cerebral3".
Fontes:
Menopause, publicação em 02 de setembro de 2025.
MedPage Today, notícia publicada em 04 de setembro de 2025.