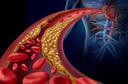
A hipertrigliceridemia aumenta o risco de AVC recorrente, apesar do uso de estatinas e colesterol LDL bem controlado
Em novo estudo, publicado na revista Neurology, a presença de hipertrigliceridemia foi associada a mais do que o dobro do risco de AVC recorrente entre os pacientes com histórico de AVC, mesmo após ajuste para os níveis de colesterol1 LDL2 e uso de estatinas.
Os pesquisadores realizaram uma análise de dados de 870 pacientes com acidente vascular cerebral3 isquêmico4 agudo5 ou ataque isquêmico4 transitório (AIT) de um registro observacional prospectivo6 em andamento, e os resultados fornecem informações sobre o valor prognóstico7 da hipertrigliceridemia, particularmente entre pacientes com histórico de acidente vascular cerebral3 de origem aterotrombótica.
“Nosso estudo sugere que, para pessoas que tiveram derrame8 aterotrombótico, ter níveis elevados de triglicerídeos no sangue9 é um fator de risco10 para ter outro derrame8 ou outros problemas cardiovasculares no futuro, e descobrimos que isso é verdade mesmo que a pessoa esteja em terapia com estatina”, disse o autor do estudo Takao Hoshino, MD, da Tokyo Women's Medical University no Japão, em um comunicado. “A boa notícia é que as estatinas são apenas uma terapia para triglicerídeos altos – dieta e exercícios também podem ser maneiras eficazes de reduzir os níveis no sangue9 com pouco ou nenhum custo”.
Saiba mais sobre "Níveis de triglicérides11 altos - o que fazer", "Acidente Vascular Cerebral3 - o que é" e "Estatinas: prós e contras".
A hipertrigliceridemia é percebida como promotora de patologia12 aterosclerótica, mas seu papel no acidente vascular cerebral3 não foi bem definido. O objetivo do estudo foi avaliar a contribuição da hipertrigliceridemia para o risco vascular13 residual em pacientes com acidente vascular cerebral3 aterotrombótico.
O Registro de AVC da Tokyo Women's Medical University é um registro prospectivo6 e observacional contínuo, no qual 870 pacientes com AVC isquêmico4 agudo5 ou AIT dentro de 1 semana do início foram inscritos consecutivamente e acompanhados por 1 ano.
A hipertrigliceridemia foi definida como níveis séricos de triglicerídeos ≥150 mg/dL14 em jejum. A estenose15 significativa das artérias16 cervicocefálicas foi definida como tendo 50% ou mais de estenose15 ou oclusão.
O desfecho primário foi eventos cardiovasculares adversos maiores, incluindo acidente vascular cerebral3 não fatal, síndrome17 coronariana aguda não fatal e morte vascular13.
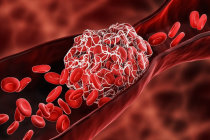
Dos 870 pacientes (idade média, 70,1 anos; homens, 60,9%), 217 (24,9%) apresentavam hipertrigliceridemia. Níveis elevados de triglicerídeos foram significativamente associados a uma maior prevalência18 de estenose15 da artéria19 intracraniana, particularmente na circulação20 anterior, em vez de estenose15 da artéria19 extracraniana.
Pacientes com hipertrigliceridemia tiveram um risco maior de eventos cardiovasculares adversos maiores do que aqueles sem (taxa anual, 20,9% vs. 9,7%; P <0,001), mesmo após ajuste para possíveis fatores de confusão, incluindo colesterol1 de lipoproteína de baixa densidade basal e uso de estatina (razão de risco ajustada, 2,46; intervalo de confiança de 95%, 1,62-3,74).
O maior risco de eventos vasculares21 em pacientes com hipertrigliceridemia versus sem hipertrigliceridemia foi observado entre os pacientes com acidente vascular cerebral3 de origem aterotrombótica (n = 174; taxa anual, 35,1% vs. 14,2%; P = 0,001), aqueles com estenose15 significativa da artéria19 intracraniana (n = 247; taxa anual, 29,9% vs. 14,7%; P = 0,006), e aqueles com estenose15 significativa da artéria19 carótida extracraniana (n = 123; taxa anual, 23,0% vs. 9,4%; P = 0,042).
Em contraste, a hipertrigliceridemia não foi preditiva de eventos vasculares21 recorrentes em pacientes com acidente vascular cerebral3 cardioembólico (n = 221; taxa anual, 19,1% vs. 10,5%; P = 0,18).
O estudo concluiu que a hipertrigliceridemia é um importante fator de risco10 modificável que impulsiona o risco vascular13 residual em pacientes com acidente vascular cerebral3 de origem aterotrombótica, mesmo durante a terapia com estatinas.
Leia sobre "Doenças cardiovasculares22", "Doenças cerebrovasculares" e "Entendendo o colesterol1 do organismo".
Fontes:
Neurology, publicação em 16 de março de 2022.
Practical Cardiology, notícia publicada em 17 de março de 2022.